心不全は治療をすれば治るの?原因や症状について解説!

皆さんは日常生活の中で「息切れがする」「足がむくむ」などの症状が気になった経験はありませんか?
これらは、私たちが考えるよりも身近な病気である、心不全のサインかもしれません。
心不全と聞くと、なんとなく怖いイメージや重大な病気をイメージする方も少なくないでしょう。
心不全は、心臓が全身に十分な血液を送り出せなくなることで全身の臓器障害をきたす状態です。
これにより、体のさまざまな部分に不調や症状が現れます。
実は、私たちの身の回りにも心不全の症状に悩む方が増えてきています。
特に高齢者の間で増加していると言われ、注意が必要です。
ただし、心不全は高齢者だけの病気ではなく、様々な原因から、若い方でも突然発症することがあります。
この記事では、心不全の基本的な知識から、その原因や症状、治療方法についてわかりやすく解説していきます。
心不全についての理解を深め、早期発見・早期治療への一助として頂けたら幸いです。
息切れやむくみの背後に隠れる病気の可能性について、一緒に学んでいきましょう。
- 1. 心不全の原因について
- 1.1. 冠動脈疾患
- 1.2. 高血圧
- 1.3. 心筋炎
- 1.4. 弁膜症
- 1.5. 先天性心疾患
- 2. 心不全の主な症状
- 2.1. 息切れ
- 2.2. むくみ
- 2.3. 体重増加
- 2.4. 夜間頻尿
- 2.5. 疲れやだるさ
- 2.6. 心拍数の増加や不整脈
- 2.7. 胸痛や圧迫感
- 3. 心不全のステージ別重症度
- 3.1. ステージA
- 3.2. ステージB
- 3.3. ステージC
- 3.4. ステージD
- 4. 心不全になりやすい人の特徴
- 4.1. 高血圧
- 4.2. 糖尿病
- 4.3. 腎不全
- 4.4. 肥満
- 4.5. 高齢
- 4.6. 家族歴
- 4.7. 過去の心臓疾患
- 5. 心不全の治療について
- 5.1. 薬物療法
- 5.2. 生活習慣の見直し
- 5.3. ペースメーカーやICDの装着
- 5.4. 心臓移植
- 5.5. 補助人工心臓(VAD)
- 6. 心不全は治療をすれば治る・完治するのか
- 6.1. 心不全の性質を理解する
- 6.2. 治療と「完治」の違い
- 6.3. 一部の心不全は原因治療で改善する可能性がある
- 6.4. 長期的な管理が鍵
- 7. 心不全の余命について
- 7.1. 余命の要因
- 7.2. 進行した心不全の予後
- 7.3. 余命との向き合い方
- 8. 息切れやむくみでお悩みの方は横浜内科・在宅クリニックへ
- 9. まとめ
心不全の原因について
心不全は、文字通り心が「不全」になる状態を指します。
具体的には、心臓が体全体に十分な血液を送ることができなくなる状態を言います。
しかし、このような状態がなぜ起こるのでしょうか。
それは、さまざまな病気や状態が背景にあり、その結果として心不全が発症するのです。
以下、心不全の主な原因について詳しく見ていきましょう。
冠動脈疾患
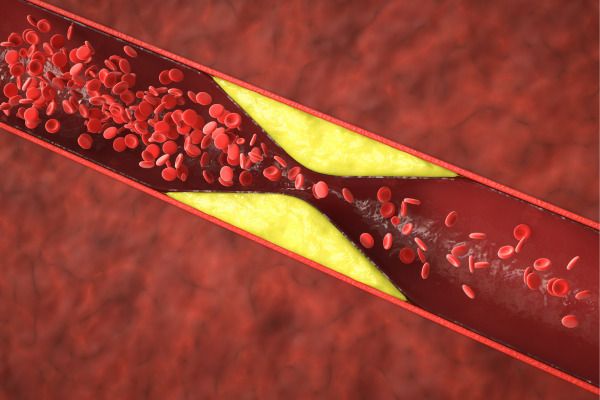
冠動脈疾患とは、心臓を栄養している動脈である『冠動脈』が狭くなる、または閉塞する病気です。
動脈硬化により血管が狭くなったり、血栓が動脈を塞いでしまうことで心臓の筋肉=心筋への血流が低下します。
これにより心筋が十分な酸素や栄養を受け取ることができず、心筋梗塞を引き起こす可能性があり注意が必要です。
心筋梗塞が生じると、心臓の筋肉の一部が壊死してしまうため、心臓のポンプ機能が低下することがあります。
高血圧

長期にわたる高血圧は、心臓に過度な負荷をかけ続けることになります。
心臓はこの負荷に対応するために心臓の筋肉を太くして働くのですが、結果として心臓の壁が厚くなり、その柔軟性を失ってしまうのです。
このため、十分な血液を全身に送り出す能力が低下します。
関連記事:血糖値が高いときに出る症状や上がる原因|放置するとどうなる?
心筋炎
心筋炎は、心筋が炎症を起こす病気です。
ウイルス感染症や薬物の副作用、自己免疫の異常などが原因となることが多いです。
炎症が起こると心筋の細胞が破壊され、その結果心不全を引き起こす可能性があります。
弁膜症
心臓には4つの弁があり、これが正常に機能することで血液の流れを正しく維持しています。
しかし、弁膜症が生じると、弁の開閉がうまくいかなくなり、血液の流れが乱れるようになります。
これにより、心臓に余計な負担がかかり、心不全の原因となることがあります。
先天性心疾患
先天性心疾患は、生まれつき心臓や大血管に異常がある状態を指します。
このような異常によって、心臓の構造や機能に問題が生じ、心不全の原因となることがあります。
これらの原因のほかにも、アルコールの過度な摂取や一部の薬物の副作用、甲状腺機能亢進症など、さまざまな疾患や状態が心不全の原因となる可能性があります。
さらに、単一の原因だけでなく、複数の原因が組み合わさって発症することもあります。
それゆえ、心の健康を守るためには、日常生活の中での生活習慣の見直しや、定期的な健康診断を受けることが大切です。
心不全の主な症状
心不全は、心臓が体全体に十分な血液を送り出せなくなり様々な臓器障害をきたす状態を指します。
このため、さまざまな部位で不調や症状が現れることがあります。
心不全の症状はその進行度や原因によって異なることがありますが、以下にその主な症状を詳しく解説します。
息切れ
息切れは心不全の代表的な症状の一つです。
心臓が効率よく血液を送り出せなくなると、酸素が体の各部位に届きにくくなります。
特に運動時や夜間に横になった時に目立ちます。
横になることで肺に水分が溜まりやすくなり、それが息切れの原因となります。
むくみ
心不全が進行すると、心臓のポンプ機能の低下により血液の循環が悪くなります。
このため、血液中の水分や塩分が体の外に排出されにくくなることで、足や足首、腹部などにむくみが現れることがあります。
特に夕方や活動後にむくみが強くなることが多いです。
体重増加

むくみの結果として、体重が増加することがあります。
心不全の進行とともに急激に体重が増える場合、体内に水分が溜まっているサインと考えられます。
体重の変動を定期的にチェックし、短期間で異常に増加した場合は医師の診察を受けることが必要です。
夜間頻尿

心不全患者さんは、夜間に何度もトイレに行くことが増えることがあります。
これは、横になることで心臓の働きが少し楽になり、体内の水分が排泄されやすくなるためです。
しかし、これにより睡眠が中断されることが多く、日中の疲れやだるさを感じることもよく見られます。
疲れやだるさ

心不全が進行すると、酸素や栄養が全身に十分に供給されなくなるため、疲れやだるさを感じやすくなります。
日常の軽い作業や運動でも疲れを感じるようになることがあります。
心拍数の増加や不整脈

心臓が十分な血液を体全体に送り出すために、普段以上に一生懸命に動くようになるため、心拍数が不必要に増加したり、不整脈を起こすことがあります。
胸痛や圧迫感

心筋が十分な酸素を受け取れないと、胸痛や圧迫感を感じることがあります。
これは、心筋への血流が不足していることを示すサインとなることがあります。
心不全の症状は、個人差が大きく、全ての症状が必ずしも現れるわけではありません。
しかし、これらの症状が現れた場合、早めに医師の診察を受けることで、症状の悪化を防ぐことができます。
特に、急激に症状が悪化した場合や、新たな症状が出現した場合は、すぐに医療機関を受診することをおすすめします。
心不全のステージ別重症度

心不全は、その進行具合に応じていくつかのステージに分類されます。
このステージ分類は、病状の把握や適切な治療方法の選択に役立つため、患者や医療関係者にとって非常に重要です。
以下に、心不全のステージ別の重症度について詳しく解説します。
ステージA
この段階では、心不全の症状はまだ現れていませんが、そのリスク要因が認められる段階です。
例えば、高血圧、糖尿病、肥満、心臓の病気の家族歴などが該当します。
ステージAの方は、これからの生活習慣の見直しや早期の医療的対策が重要です。
ステージB
ステージBでは、心臓の構造や機能に異常が生じてきますが、まだ症状は出現していない段階です。
例としては、心拡大や心筋の肥厚、心臓の収縮力の低下などが挙げられます。
この段階でも、症状が出現する前に早めの治療や生活習慣の改善が求められます。
ステージC
この段階では、心不全の症状が明らかに現れる段階となります。
息切れやむくみ、体重増加、夜間頻尿などの症状が起こります。
症状の度合いや頻度に応じて治療の方法や強度が選択されることが一般的です。
ステージD
ステージDは、心不全が最も進行している段階であり、通常の治療にもかかわらず症状が悪化し続ける状態です。
この段階では、専門的な治療や手術、機器を用いた治療(例:左室補助装置の導入や心移植)などの選択肢が考えられます。
また、自覚症状をもとに心不全の重症度を分類する「NYHA心機能分類」も存在します。
Ⅰ度:心疾患があるものの通常の身体活動で症状がない
Ⅱ度:通常の身体活動(階段歩行や坂道など)で動悸・息切れなど症状を認め、安静時は症状なし
Ⅲ度:通常以下の身体活動(平地歩行など)で症状を認め、安静時は症状なし
Ⅳ度:安静時を含めたあらゆる身体活動でも症状を認める
心不全のステージは、その状態を理解し、適切な治療やケアを受けるための基準として用いられます。
特に、症状が出現する前の段階(ステージAやB)では、生活習慣の改善や早期の治療が病状の悪化を防ぐ鍵となります。
そのため、心不全のリスクがある方や初期の段階での患者は、定期的な健康診断や医師の診察を受けることが大切です。
また、心不全のステージに応じて治療方針が異なるため、自身の状態を正確に把握し、医師としっかりとコミュニケーションをとることで、最適な治療やケアを受けることができます。
心不全になりやすい人の特徴
ここまで心不全の原因や症状を解説してきました。
では、心不全になりやすい人の特徴としてどういったものがあるのでしょうか。
ここでは、心不全になりやすい人の特徴やそのリスク要因について詳しく解説します。
高血圧
高血圧は心不全の主要なリスク要因の一つです。
長期にわたって血圧が高い状態が続くと、心臓はその高い血圧に対抗して働く必要が生じます。
その結果、心筋が肥厚し、その柔軟性が失われることがあります。
このような変化は、心臓のポンプ機能を低下させる原因となります。
関連記事:高血圧の原因になりやすい食事や食べてはいけないものとは?
糖尿病

糖尿病患者は、非糖尿病患者に比べて心不全のリスクが高まります。
高血糖状態が長期間続くことで、心筋や血管にダメージが生じやすくなります。
さらに、糖尿病は他のリスク要因、例えば高血圧や脂質異常症と併存することが多いため、心臓への負担が加わります。
腎不全
腎臓は体内の不要な物質や余分な水分を排出する役割がありますが、腎不全の状態ではその機能が低下します。
結果として体内に水分や毒素が溜まることになり、これが心臓への負担を増大させることが知られています。
肥満

肥満は、高血圧や糖尿病といったリスク要因の発症を引き起こす要因となります。
また、体重が増加することで心臓にかかる負担も増大します。
特に内臓脂肪が多いと、さまざまな炎症反応やホルモンの分泌異常が起こり、これが心不全のリスクを高めるとされています。
関連記事:高脂血症になりやすい原因とは?脂質異常症との違いや治療について
高齢

高齢になると、心筋の柔軟性が失われることや、動脈硬化の進行により心臓の機能が低下しやすくなります。
このため、高齢者は心不全のリスクが高くなります。
家族歴

心臓疾患の家族歴がある人は、遺伝的な要因により心不全のリスクが高まることがあります。
過去の心臓疾患
心筋梗塞や心筋炎、心臓手術の既往がある人は、心不全のリスクが高まります。
これらの疾患や手術は、心臓の構造や機能に影響を与えるためです。
心不全になりやすい人の特徴を理解することは、病気の予防や早期発見に繋がります。
特に、上記のリスク要因に該当する方は、定期的な健康診断を受けることや、生活習慣の見直しを検討することが重要です。
関連記事:心筋梗塞の危険な前兆と症状|後の生活や後遺症について
心不全の治療について
心不全は、心臓が体に十分な血液を送り出す能力が低下する状態を指します。
このような状態を改善・安定させるためには適切な治療が必要です。
以下では、心不全の主な治療法について詳しく説明します。
薬物療法

心不全の治療の主軸となるのは薬物療法です。
以下のような種類の薬が使用されることが多いです。
- ACE阻害薬/ARB
血液を下げる効果があり、心臓にかかる負担を軽減します。
さらに心筋のリモデリングを抑える効果も期待されます。 - β遮断薬
心臓の働きを落ち着かせ、」不整脈の予防や心臓への酸素供給の向上に役立ちます。 - 利尿薬
体内の余分な水分や塩分を排出し、むくみを改善します。 - ジギタリス
心筋の収縮力を向上させる効果がありますが、使用には注意が必要です。
上記の内服薬が心不全治療薬として長く使用されてきましたが、最近ではSGLT2阻害薬やARNI、MRAなど新規薬剤が相次いで心不全に有効と分かり、治療の主役がこちらに移ってきています。
こうした薬物治療を適切に受けることで心不全の進行を遅らせることが可能です。
生活習慣の見直し

塩分の摂取制限や適切な運動療法は、心不全の治療において欠かせない要素です。
特に、塩分の過剰摂取はむくみの原因となるため、注意が必要です。
ペースメーカーやICDの装着
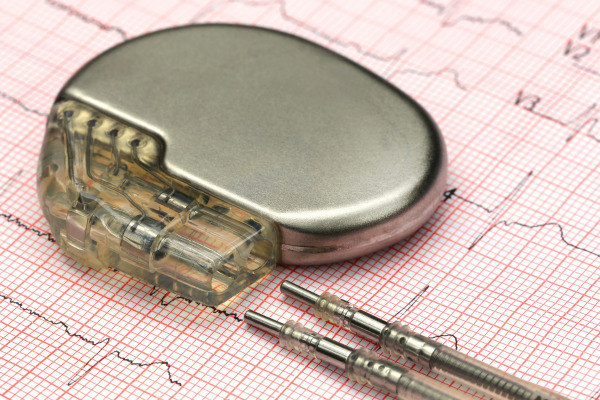
心不全や不整脈が進行している場合、ペースメーカーや除細動器(ICD)の装着を検討することがあります。
これらのデバイスは、心拍数の安定や突然の死を予防したり、心臓の動きを改善する役割を果たします。
心臓移植

重度の心不全で他の治療が効果を示さない場合、心臓移植の選択肢が考慮されます。
適切なドナーの心臓を受け取ることで、新しい心臓として機能させる治療方法です。
日本ではまだまだ件数が少ないですが、次項の補助人工心臓と共に少しずつ件数が増えてきております。
補助人工心臓(VAD)
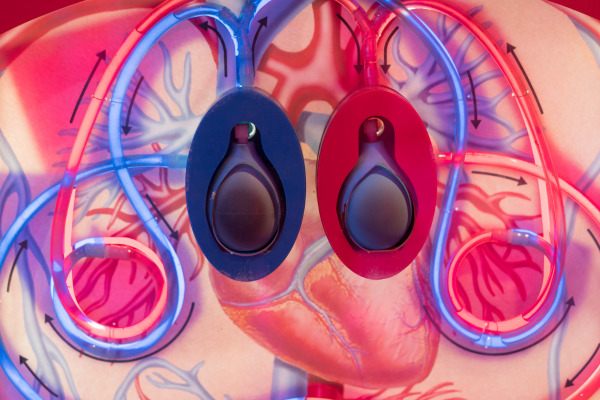
心臓移植を待っている間や、移植が難しい場合に心臓の働きを補助するためのデバイス。
VADは体内に取り付けることで、心臓のポンプ機能を補完します。
心不全の治療方法は、心不全の原因や進行度、患者の年齢や体調などの状態に応じて選択されます。
定期的に医師の診察を受け、症状の変化や体調の変動を伝えることで、最適な治療法が選ばれるようにしましょう。
また、治療は薬物だけでなく、生活習慣の改善や適切な情報の取得も非常に重要です。
心不全は長期の管理が求められる病気であるため、医師や医療チームとの良好なコミュニケーションを保ちつつ、日常生活での工夫や努力が欠かせません。
心不全は治療をすれば治る・完治するのか

心不全という疾患名を聞くと、多くの方が「完治するのだろうか?」という疑問を抱くことでしょう。
症状が進行すると日常生活に大きな影響を及ぼすことがありますが、心不全は治療をすれば完治するのでしょうか。
心不全の性質を理解する
心不全は、多くの場合、他の心臓の疾患や糖尿病、高血圧といった基礎疾患が原因で起こります。
これらの疾患が長期間放置されると、心臓にダメージが蓄積され、最終的に心不全を引き起こすことがあるのです。
治療と「完治」の違い
心不全の治療は、症状の進行を遅らせたり、日常生活の質を向上させたりすることが主な目的です。
多くの場合、薬物治療や生活習慣の改善が中心となりますが、これによって心臓のダメージが完全に回復するわけではありません。
治療によって症状が軽減されることはあっても、基本的に「完治」とは言えないのが現状です。
一部の心不全は原因治療で改善する可能性がある
心不全の原因が特定の疾患や要因に起因する場合、その原因を取り除くことで心不全の症状が改善することが期待されます。
例えば、心筋炎や心臓の弁膜症が心不全の原因となっている場合、これらの疾患の治療や手術で心不全の症状が軽減されることがあるのです。
長期的な管理が鍵
心不全は、多くの場合、一生涯の治療と管理が必要となる疾患です。
しかし、適切な治療と生活習慣の見直しによって、症状の進行を遅らせたり、日常生活の質を維持・向上させることが可能です。
患者自身が病状を理解し、医師とのコミュニケーションを大切にしながら、日々の生活を工夫することが大切です。
心不全は、現状「完治」するとは言い難い疾患であり、慢性的な管理が必要となります。
しかし、適切な治療と自己管理によって、症状の進行を遅らせることや、質の良い日常生活を送ることは十分可能です。
何より大切なのは、心不全という疾患を正しく理解し、その上で日々の生活や治療に取り組むことです。
心不全の余命について

心不全を診断された時、多くの患者さんやその家族は「どれくらいの余命があるのか?」という疑問を持つことでしょう。
この問いに対する答えは一概には言えませんが、様々な要因や治療の進行具合によって異なります。
余命の要因
心不全の患者さんの余命を左右する要因は多岐にわたります。
重症度、年齢、基礎疾患、治療への反応など、多くの要素が関与します。
- 重症度
心不全の進行度によって余命は大きく変わり得ます。
軽度の心不全であれば、適切な治療を受けることで長い期間、良好な状態を保つことができます。 - 年齢
若い患者さんは回復力があり、適切な治療を受けることで生活の質を維持することが期待できます。
一方、高齢者では基礎疾患や身体の弱さが影響し、予後が悪くなることもあります。 - 基礎疾患
糖尿病や腎疾患、高血圧などの基礎疾患があると、心不全の進行が速まることが知られています。
これらの疾患のコントロールも非常に重要です。 - 治療への反応
治療により症状が改善される場合、余命は延びることが期待されます。
しかし、治療効果が限定的であった場合、余命は短くなり得ます。
進行した心不全の予後
進行して重症化した心不全では、余命が限られることが考えられます。
一部の研究では、重症の心不全を持つ患者さんの5年生存率が50%以下であるとも言われています。
しかし、これはあくまで一般的な数値で、個々の状況や治療の進行具合により異なります。
余命との向き合い方
余命についての情報は医師から受け取るものですが、それに対する感じ方や受け止め方は人それぞれ。
何より大切なのは、残された時間をどう過ごすか、そしてどう生きるかを考えることです。
心不全の余命については、様々な要因が関与し、一概には言い切れません。
しかし、適切な治療とサポートを受けることで、質の良い生活を長く続けることが可能です。
医師とのコミュニケーションを大切にし、適切な治療を受けると共に自分の状態や未来についての理解を深めることが重要です。
息切れやむくみでお悩みの方は横浜内科・在宅クリニックへ
息切れやむくみが持続的に続く、あるいは急激に症状が悪化する場合は、すぐに医療機関を受診することが必要です。
また、これらの症状が休息中や夜間に現れる場合、深刻な状態の可能性が高まります。
横浜内科・在宅クリニックでは丁寧な問診と診察で息切れやむくみの原因を検査していきます。
症状に合わせたお薬の処方や生活習慣についてのアドバイスをさせていただき、治療を行っていきます。
まずは、お気軽にご相談ください。
まとめ
心不全は、心臓が体に必要なだけの血液を効率的に送り出せなくなる病態を指します。
その原因として、長期の高血圧、冠動脈疾患、糖尿病、腎不全などの疾患が挙げられます。
これらの疾患は心臓への負担を増加させ、最終的に心不全のリスクを高めます。
心不全の症状は多岐にわたりますが、息切れ、むくみ、体重の増加、夜間頻尿などが主なものとして挙げられます。
これらの症状は、日常生活の質を著しく低下させる可能性があるため、早期の発見と治療が重要です。
そして治療に関しては、心不全の進行や重症度、原因に応じて生活習慣の改善、薬物治療、外科的手術などが適応となります。
しかしながら、心不全は完治するとは言えない疾患であり、治療を受けても症状が継続する場合があります。
そのため、生活習慣の見直しや定期的な医療チェックが必要です。
また余命についても治療や患者の状態によって大きく変動しますが、最新の治療法や技術の進歩により、生存期間が伸びるケースも増えてきました。
心不全の疑いがある症状を感じた場合、迅速な対応が求められます。
特に、息切れやむくみなどの症状が現れた場合、専門のクリニックや医療機関の受診を推奨します。
最後に、心不全は予防や早期発見が非常に重要です。
定期的な健康診断やライフスタイルの見直しを行い、健康的な日常生活を維持することが大切です。
参考文献
①Shah KS, Xu H, Matsouaka RA, et al. Heart Failure With Preserved, Borderline, and Reduced Ejection Fraction: 5-Year Outcomes. Journal of the American College of Cardiology. 2017;70(20):2476-2486.
②Braunwald E. The war against heart failure: the Lancet lecture. The Lancet. 2015;385(9970):812-824.
③Dunlay SM, Roger VL, Redfield MM. Epidemiology of heart failure with preserved ejection fraction. Nature Reviews Cardiology. 2017;14(10):591-602.

循環器内科:小正 晃裕 医師

横浜内科・在宅クリニック 院長:朝岡 龍博 医師
『クリニックに関わる全ての人を幸せに』
『最後まで患者様と病気と向き合います』
【経歴】
・2016年 名古屋市立大学卒業、豊橋市民病院 初期研修医勤務
・2018年 豊橋市民病院 耳鼻咽喉科
・2020年 名古屋市立大学病院 耳鼻咽喉科
・2021年 一宮市立市民病院 耳鼻咽喉科
・2022年 西春内科・在宅クリニック 副院長
・2023年 横浜内科・在宅クリニック 院長
【資格】
・舌下免疫療法講習会修了
・厚生労働省 指定オンライン診療研修修了
・緩和ケア研修会修了
・難病指定医
・麻薬施用者



