アレルギーに対する上手な薬の選び方|副作用や種類について
アレルギーの薬は、病院で処方される薬、ドラッグストアなどで購入することができる薬など、たくさんあります。
しかし、何を選んだらいいか混乱することが多いと思います。
今回は、市販薬と処方薬の違いや、薬の種類、今ある症状にどのように効いているのかなどを解説していきます。
市販薬と処方薬の違い
まずは、市販薬と処方薬の違いについて説明させていただきます。
病院に受診すると、診察があり、その症状に合わせた処方箋がでます。
医師や薬剤師の管理下で処方される薬のことを医療用医薬品といいます。
これらの薬は、患者さん個別に調整された量が処方されているために、自己判断でやめたり、指示された量より多く飲んだり、家族など他人に与えるといったことは危険です。
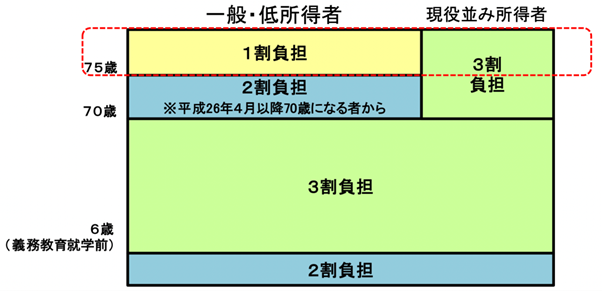
多くが、健康保険が効く薬であり、病院への受診と同様に70歳未満の方であれば、1割負担のみで薬を購入することができます。
※ 75歳以上の者は1割(現役並み所得者は3割)
※ 70歳から74歳までの者は2割(現役並み所得者は3割)
※ 6歳(義務教育就学前)未満の者は2割
病院で処方されるお薬以外のドラッグストアなどで購入できる薬を一般用医薬品や要指導医薬品と呼びます。
これらは、市販薬や大衆薬、OTC(Over The Counter) 薬と呼ばれ、我々になじみ深く、テレビCMなどでもよく見られる薬です。
これらの薬は自分の判断で使用できるものになり、比較的安全に使用できるものが多いです。
しかし、実際には多量に内服してしまった事例や、安易に長期間内服していると健康被害が出るものも含まれており、
購入する前に薬剤師に相談したり、添付文章をよく読む必要があります。
処方薬である医療用医薬品と一般用・要指導医薬品で名前が同一のものがあります。
これらは医療用医薬品の中でもかなり昔から処方され続けており、
世間一般に安全性が認知されたものであったり、
同一の有効成分(お薬が実際に体に効く成分)の薬剤でも副作用の発現率が低いものが商品化されていることが多いです。
実際には有効成分の量が医療用と一般用で異なるものや添加剤などが異なることがあり、全く同じでないことがほとんどです。
また、総合感冒薬や鼻炎に対する薬などは、一つの有効成分だけが入っている訳ではなく、複数の有効成分が混合されていることが多いです。
つまり病院で処方されるお薬の有効成分とこれらの市販薬の有効成分が同一であった場合に、過剰に体に取り込まれてしまう可能性があります。
病院を受診した際には、現在内服している市販薬に関しても担当医に伝えましょう。
関連記事:アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
アレルギーについて
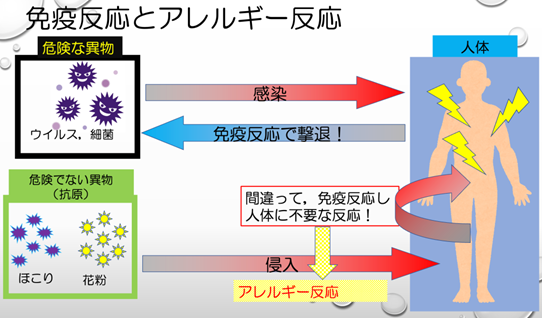
アレルギーとは、簡単にいうと、体の外にある物質に対して過剰に体が反応してしまう過敏反応の一つです。
特にその過敏反応に体の中の免疫が関与する現象をアレルギーと言われています。
本来、免疫は体を守るために備わっている機能なのに、体に有害な働きをしてしまうとは皮肉なものです。
アレルギーの病気
アレルギーの病気は以下など全身の様々なところで起こります。
鼻 | ・アレルギー性鼻炎(花粉症など) |
皮膚 |
・蕁麻疹 ・アトピー性皮膚炎 |
目 | ・アレルギー性結膜炎 |
気管 | ・気管支喘息 |
それぞれ個別の臓器でアレルギー反応を起こすだけであればまだよいです。
しかし、これらが同時に全身に起こる病気をアナフィラキシーといい、生命に危機を及ぼす可能性のある過敏反応です。
似たような機序でアレルギー疾患はおこっている
これらの全身に起こるアレルギー疾患ですが、実はかなり類似した原因で病気が起こります。
その多くがI型アレルギーと言われる機序です。
それでは、I型アレルギーとはどういったものでしょうか?
基本的にはIからⅣ型アレルギー(厳密にはⅤまであり)に分かれます。
IIからⅣに関しては今回割愛しますが、I型アレルギーは別名、即時型アレルギーとも呼ばれます。
つまり、“即時型”=“急激に起こりうる”アレルギー反応ということです。
この即時型アレルギーが多くのアレルギー疾患に関わっています。
この即時型の早い反応を起こすことができるためには、体の免疫反応が大切です。
例えば、スギ花粉症はI型アレルギーが関与する代表的な疾患です。
花粉症が発症するためには、体の中で
①スギ花粉に対して体が“異物”と認識する段階
②スギ花粉症が発症する段階
に分かれます。
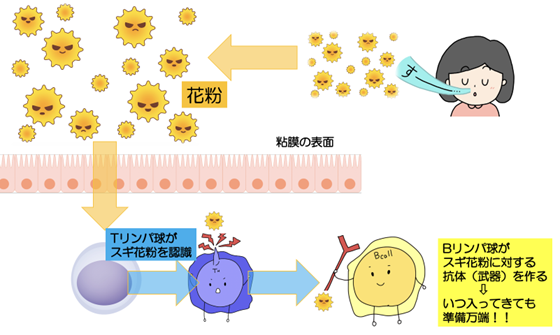
鼻から吸入したスギ花粉の粒子は、鼻粘膜の表面に付着すると、粘膜の下に取り込まれます。
すると免疫細胞の一つであるTリンパ球がスギ花粉症を認識します。
すると、IgE抗体という武器を作成する免疫細胞であるBリンパ球に司令を出して、いつスギ花粉が入ってきても準備万端という状態にしておきます。
この状態を感作(*1)が成立した状態です。
感作(かんさ)(*1)=特定の抗原を与えて、その抗原に対し過敏状態にすること
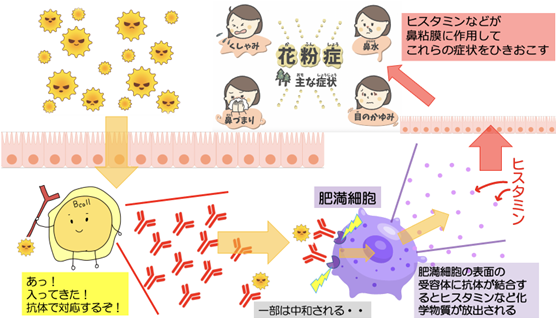
それでは、感作が成立した段階で、実際に花粉が侵入してきた際に何が起こっているかを上の図で説明します。
花粉が侵入してくると、スギ花粉のことを知っているBリンパ球が過剰に増えると共に、スギ花粉をやっつけるためのIgE抗体(図の赤いYのようなもの)を産生します。
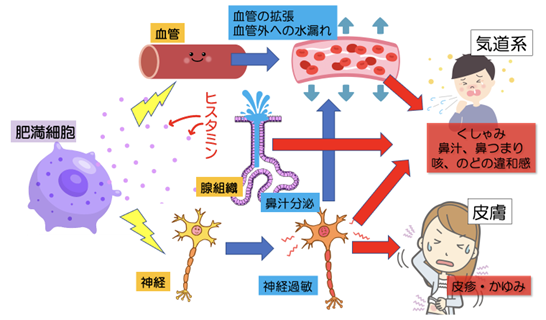
一部は実際に花粉とくっつくことで、活動性のないものにしますが、多くは抗体とスギ花粉がくっつくと、鼻の粘膜の下に存在する肥満細胞の表面の受容体に結合します。
肥満細胞は全身の皮膚や粘膜に存在して、様々な免疫反応を起こす細胞です。
この肥満細胞において、花粉-IgE抗体-肥満細胞にある受容体といった形でくっつくと、肥満細胞は細胞の中に蓄えてあるヒスタミンという物質を放出します。
それと同時進行でアレルギー性の物質の合成が肥満細胞の中で起こり、これを放出し、炎症を慢性化させる要因となるのです。
ロイコトリエンやプロスタグランジン、トロンボキサンなどが代表的な炎症性物質です。
ヒスタミンは以下のように鼻に作用し症状を引き起こします。
鼻粘膜の血管に作用することで粘膜を膨らませる ⇨ 鼻詰まり
鼻粘膜の感覚神経に作用 ⇨ くしゃみ
鼻粘膜の分泌腺に作用 ⇨ 鼻水
上記の鼻における反応と同様の反応メカニズムが全身の皮膚や粘膜でも起こります。
しかも、異物を認識する段階の感作が一度起こると、これは全身の反応として作用します。
例えば、鼻でスギ花粉に対する感作が成立した場合には、皮膚に花粉が付着しても皮膚炎(花粉皮膚炎)を起こします。
つまり、体の中で一度感作が成立するとなかなか離脱はできません。
スギ花粉に関して、脱感作といって、体の感作がなくなる(スギ花粉症が本当の意味で自然治癒する)割合は10%程度と言われてます。
以下などの症状は、人体に異物が入ってくることを防御するための反応です。
✅鼻炎症状
✅皮膚の炎症症状
✅涙
✅咳
鼻炎症状に関しては、鼻の粘膜が腫れることで、異物が鼻から奥に入らないように機能し、鼻水は異物を絡みとり外に流し出し、くしゃみで強烈な呼気で異物を外に吹き飛ばします。
皮膚に関しても、皮膚炎を起こし免疫細胞を活性化したり、皮膚を固くして異物が入らないようにブロックしています。
これらの症状は、なんとかして異物が入ってこないようにする生体の反応ということを忘れてはいけません。
アレルギーに対する薬の種類と副作用
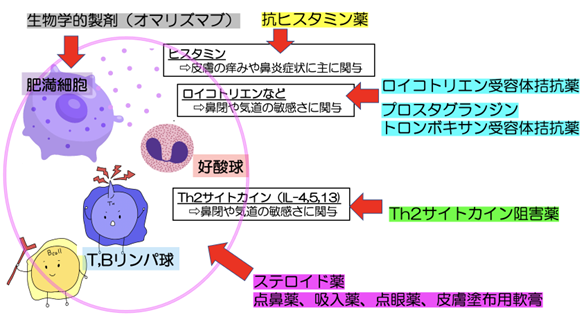
抗ヒスタミン薬
メインとなるのが、抗ヒスタミン薬です。
このお薬をおさえておけば、アレルギーに対する薬の半分は理解できていることになります。
これは肥満細胞から放出されるヒスタミンという物質が、粘膜や皮膚に存在する効果部位に結合するのを防ぎます。
基本的にヒスタミンが関与する全てのアレルギー反応を抑制することができるので、アレルギー疾患において抗ヒスタミン薬は画期的な薬です。
抗ヒスタミン薬は歴史の長い薬です。
初期に開発された薬を第一世代抗ヒスタミン薬、その後、改良された新しい薬を第二世代抗ヒスタミン薬と呼びます。
違いを以下に示します。

第一世代と第二世代の大きな違いは
✅眠気
✅副作用(抗コリン作用)
を引き起こすかどうかが大切です。
抗ヒスタミン薬による眠気について
それでは何故、抗ヒスタミン薬を内服すると眠くなるのか?
脳内にはヒスタミン神経系という神経伝達機序があります。
このヒスタミン神経系は、睡眠-覚醒機能の維持、食欲など様々な機能を脳内で行っていますが、ここで大切になってくるのが、覚醒した状態の維持です。
簡単にいえば、頭がはっきりと起きている状態を保つ作用があります。
脳には血液から薬物が入っていかないようにする関所のような構造があり、血液脳関門と呼ばれます。
第一世代抗ヒスタミン薬は薬剤の分子構造によって、血液脳関門をスルーしていくことが多いです。
第二世代抗ヒスタミン薬は、分子構造を調整することで、血液脳関門で脳内への移行をブロックしやすいようになっています。
しかし、第二世代の中でも脳内への移行が起こりやすいものと、そうでないものが存在します。
また、内服する人の体質や持病によっては、第二世代抗ヒスタミン薬でも強く副作用が出現することがあります。
眠くなる薬が効果があり、眠くならない薬が弱いというのは間違いです。
『抗ヒスタミン薬と効果と眠気には相関がない』ことは証明されています。
抗ヒスタミン薬の抗コリン作用について
もう一つ大切な抗ヒスタミン薬の副作用が抗コリン作用です。
コリンとは、アセチルコリンという副交感神経系を働かせる物質のことを指します。
このアセチルコリンの働きをブロックする作用のことです。
副交感神経は全身の様々な部位に張り巡らされているために、これがブロックされることで、以下のような症状が起こる可能性があります。

上記のように、抗コリン作用のある薬に関しては、子どもや高齢者、また、以下などの患者さんは注意するべきです。
- 心疾患
- 前立腺肥大症
- 緑内障
- 腸閉塞などお腹の手術後
しかし、抗コリン作用のある薬剤は、ほとんどが第一世代抗ヒスタミン薬です。
第二世代抗ヒスタミン薬では、ほぼ抗コリン作用は解消されており、心配なく使用することができます。
しかし、第二世代の抗ヒスタミン薬でも古いものは注意するべきであり、担当の医師や薬剤師と相談しましょう。
ロイコトリエン受容体拮抗薬・プロスタグランジン・トロンボキサン受容体拮抗薬
ロイコトリエンは鼻粘膜の肥満細胞、他に好酸球、マクロファージといった細胞から産生される物質です。
肥満細胞に関しては、細胞表面にあるIgE抗体が花粉など抗原と付着するとヒスタミンが放出されるとともに細胞内でロイコトリエンやプロスタグランジン、トロンボキサンが産生されると説明しました。
これらの物質が、体の中で作用するのを防ぐお薬になります。
ロイコトリエンは、好酸球というアレルギーに強く関与する血球に働き、鼻粘膜の血管を広げて、慢性的な炎症に関与します。
好酸球の慢性的な炎症が鼻粘膜に起こると、二次的にのどや気管などの下気道にも同時進行で炎症を引き起こし、気道過敏性を生じます。
気道過敏性とは、気道が敏感になってしまうことで、少しの刺激でも生体の反応として、通常より強い症状が誘発されてしまう状態です。
例えば、普通であれば強い香水のにおいを嗅いでもなんともなかったが、気道過敏性が高い状態では、鼻水やくしゃみが誘発されたり、のどの違和感や咳き込みが生じてしまうような現象です。
これは、香水に含まれる化学物質などに異常に反応が強く出てこのような症状が誘発されやすくなってしまった結果です。
プロスタグランジンやトロンボキサンに関しても同様の作用があります。
これらは、皮膚より鼻粘膜など気道系の炎症に関与することがメインです。
そして、特に鼻詰まりやのどの違和感、咳などの症状と関連しています。
これらの薬剤は、即効性は乏しいですが、1週間以上連用していると症状の緩和が期待できます。
Th2サイトカイン阻害薬
アレルギー反応では、Tリンパ球やBリンパ球が関与して感作と炎症反応が進みますが、実はこの反応の際には、リンパ球や細胞が他の細胞に情報伝達をする物質が存在します。
これをサイトカインと言い、特にアレルギーに関与するサイトカインをTh2(タイプ2)サイトカインと呼びます。
厳密にはインターロイキン(IL) -4や5、13が関与しています。
これらの情報伝達する物質をブロックするのがTh2サイトカイン阻害薬です。
これもどちらかというと、慢性的な鼻粘膜の炎症を抑制する作用がメインで、即効性は期待できません。
しかし、長期的に使用することで症状の緩和が得られると言われています。
その他に類似した薬剤でケミカルメディエーター遊離抑制薬というものもあります。
これは、肥満細胞の表面構造の安定化をさせることで、炎症性物質の放出を抑制します。
かなりマイルドに効果が出てくる薬で、即効性はありません。
ステロイド薬
ステロイド薬は、炎症を止める最終手段のような薬で、リンパ球、好酸球、肥満細胞などの細胞に働きかけ、機能をストップさせるもしくは細胞死を誘導するといった作用があります。
しかし、このステロイド薬は諸刃の剣であり、効果は高いが、副作用が多いといった点が大切です。
副作用に関しては本稿では割愛します。
ステロイド薬には全身投与と局所投与(効かせたいところのみに効かせる)といった二つの投与方法があります。
全身投与は全身にステロイドを作用させたい時に使う使用方法です。
内服薬や点滴薬があります。
全身へ徹底的に作用するので、抗炎症効果は絶大ですが、副作用の発現率は高まります。
一方で、局所投与はほとんど副作用を気にすることなく使用できます。
特に気管支喘息に対するステロイド吸入薬やアレルギー性鼻炎に対する鼻噴霧ステロイド薬は、治療のパフォーマンスが高く、非常に有用です。
アレルギー性結膜炎などに使用するステロイド点眼薬は、長期使用で眼圧上昇のリスク(ステロイド緑内障)があり、注意が必要です。
まずは、ステロイド薬ではなく、抗ヒスタミン点眼薬や抗アレルギー点眼薬の使用が推奨されます。
ステロイド点眼薬を使用する際は眼科専門医との相談が必要です。
アトピー性皮膚炎に対するステロイド軟膏に関しても、副作用に関しては注意が必要です。
塗布する範囲や部位によって軟膏の効果が変わってきますので、これも皮膚科専門医による処方が望ましいです。
免疫抑制剤含有軟膏の併用なども推奨されます。
生物学的製剤
肥満細胞のIgE抗体付着を阻害する製剤として、抗IgE抗体製剤としてオマリズマブ(ゾレア®︎)が臨床的に使用されています。
I型アレルギー疾患として、他の治療で症状の改善が困難であった
✅慢性蕁麻疹
✅気管支喘息
✅重症の季節性アレルギー性鼻炎
の患者さんに使用されます。
臨床効果は非常に高いですが、薬剤コストも高く、安易な使用開始は望まれません。
あくまでも重症な患者さんへの使用が推奨されています。
関連記事:アレルギーが原因で起きる咳の特徴|効果のある薬や治し方を紹介
アレルギーの薬
病院で処方される薬について
抗ヒスタミン薬
| 抗ヒスタミン薬 | |
| 第一世代 |
・レスタミン®︎ ・ポララミン®︎ ・タベジール®︎ など |
| 第二世代前期 |
・ザイザル®︎ ・クラリチン®︎ ・アレロック®︎ ・アレグラ®︎ ・タリオン®︎ ・アレジオン®︎ ・エバステル®︎ ・ザジテン®︎ ・アゼプチン®︎ ・ゼスラン®︎ ・レミカット®︎ など |
| 第二世代後期 |
・ビラノア®︎ ・ルパフィン®︎ ・デザレックス®︎ ・アレサガテープ®︎ |
第二世代抗ヒスタミン薬の中で2016年以降に発売されたお薬を第三世代抗ヒスタミン薬と呼ぶこともあります。
抗ヒスタミン薬はやはり眠気のあるなしが非常に大切ですが、どれだけ脳内にお薬が移行するかどうかは以下の表のようになります。
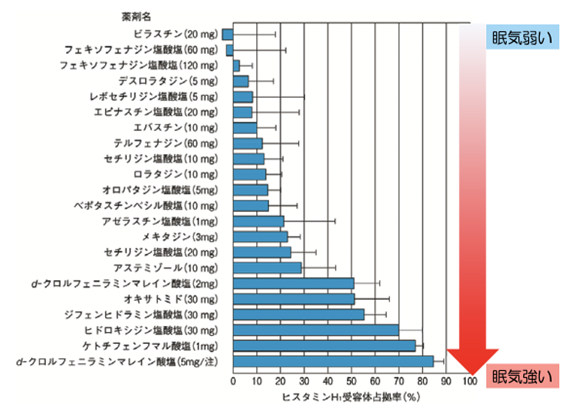
また、特に薬を選択する上で大切なこととして、自動車を運転するかどうかというポイントです。
可能な限り脳内への移行性が低い薬剤を選択することが大切になります。
特に以下の4剤は薬剤の添付文書上も自動車運転時の注意事項はありません。
✅ビラノア®︎
✅デザレックス®︎
✅アレグラ®︎
✅クラリチン®︎
その他の薬の添付文書には運転注意や運転禁止の記載があります。
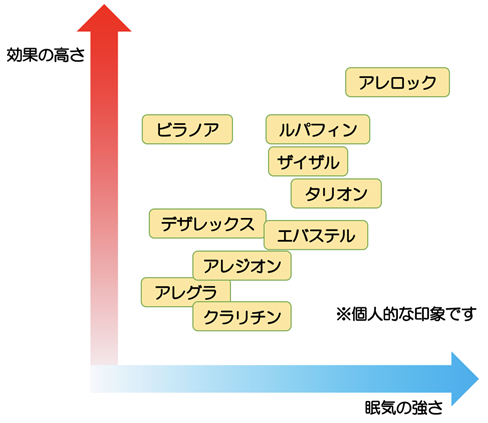
これらを踏まえて、個人の印象ですが、抗ヒスタミン薬の眠気と効果に関する表を以下に提示しますので参考にしてください。
抗ヒスタミン薬とステロイドの合剤
代表的なものとしては、セレスタミン®︎があります。
抗炎症薬の代表格となるステロイド薬が含まれる薬です。
効果は鋭いですが、ステロイド薬は副作用が多いので、短期的な使用が望ましいです。
また、ここに含まれる抗ヒスタミン薬は第一世代抗ヒスタミン薬(ポララミンと同一の成分)であり、眠気や抗コリン作用が強いという特徴があり注意が必要です。
抗ヒスタミン薬と血管収縮薬の合剤
代表的なものとして、ディレグラ®︎があります。
鼻づまりに対して鋭い効果があります。
抗ヒスタミン薬は第二世代のアレグラ(フェキソフェナジン)が使用され、血管収縮薬であるプソイドエフェドリンが混合されています。
眠気は少ないですが、血管収縮薬は注意すべきです。
交感神経を刺激する作用があるので、以下に該当する方は悪化するリスクがあるため控えましょう。
- 高血圧の方
- 心疾患の方
- 緑内障の方
- 前立腺肥大の方
またコーヒーを飲んでいるような覚醒作用もあり、夜間の中途覚醒などを起こすことがあります。
これも、短期使用に限定することが推奨されており、症状のコントロールがみられたら普通の抗ヒスタミン薬へシフトする必要があります。
ロイコトリエン受容体拮抗薬
キプレス®︎、シングレア®︎、オノン®︎の3種類があります。
市販薬はなく、病院で処方される薬です。
前述のように主に鼻詰まりに効果があります。
また、アレルギーに関連する血球である好酸球による炎症を抑制する効果もあり、鼻やのどの過敏性を落とす効果も期待できます。
プロスタグランジン・トロンボキサン受容体阻害薬・Th2サイトカイン阻害薬
プロスタグランジン・トロンボキサン受容体阻害薬には、バイナス®︎があります。
また、Th2サイトカイン阻害薬には、アイピーディー®︎があります。
これらも病院で処方されますが、遅れて鼻閉に効果がある薬剤です。
メジャーな処方薬ではありませんが、組み合わせて使用することで効果が得られることがあります。
点鼻薬
以下などがあります。
・アラミスト®︎
・ナゾネックス®︎
・フルナーゼ®︎
・エリザス®︎
鼻内に噴霧するステロイド薬です。
非常に有効性の高い薬です。
毎日使用することで、鼻粘膜におけるアレルギーのベースを持続的に抑制する作用があります。
刺激の少ないパウダー製剤やミスト状に噴射する製剤などもあります。
慢性化したアレルギーの患者さんでは過敏性が高まっているので、噴霧することで鼻への刺激から、鼻汁、くしゃみを誘発してしまうことがあります。
入浴後の過敏性が低いときに使用したり、他の薬剤と併用して、数日後から開始することで、投与時の副反応を低減させることが可能になります。
できたら、花粉が飛散する前など、症状が出ることがわかっている前の段階から使用することが望ましいです。
鼻詰まりに有効な点鼻薬剤です。
血管収縮薬が含まれており、2時間程度の鼻閉の改善が期待できます。
鼻粘膜の交感神経に作用する薬です。
使用しすぎると鼻粘膜の収縮拡張機能に異常をきたし、それによる点鼻性鼻炎を起こします。
例を挙げると、鼻は通っているのに、詰まっている感じがでたりするということです。
就寝前など1日1、2回程度の使用にしましょう。
漢方薬
アレルギー性鼻炎に対して処方される漢方薬として、小青竜湯®︎(ショウセイリュウトウ)があります。
これはエビデンスのある治療薬として、鼻アレルギー診療ガイドラインにも記載されています。
くしゃみ、鼻汁、鼻閉において有用と報告されています。
小青竜湯には麻黄という有効成分が含有されています。
これは、血管収縮薬と同様の効果があり、特に鼻閉に有用ですが、長期連用は控えるべきです。
市販薬について
市販薬には、多数の有効成分が混合されているお薬と、病院で処方されるお薬と同一の成分のお薬があります。
よくテレビCMなどでも耳にする、クラリチン®︎、アレグラ®︎、アレジオン®︎は病院で処方されるものと同様の成分が含まれる抗ヒスタミン薬です。
すべて第二世代抗ヒスタミン薬であり、脳内移行性が低く、眠くなりにくいお薬です。
軽度のアレルギー症状であれば、これらで対応できますので、まずはこれらの市販薬で対応するのも良いでしょう。
その他の多数の有効成分が混合されているお薬には、第一世代の抗ヒスタミン薬が配合されていることが多いです。
特に上記でお示ししたd-クロルフェニラミンが配合されていることが多く、眠気が強く出る可能性があり注意が必要です。
また、病院で処方されたお薬と、市販の合剤を併用で内服すると、同一成分を多量に内服する可能性があり、ご自身が内服しているお薬を薬剤師さんに提示し、相談の上で購入しましょう。
症状にあったアレルギー薬の処方について
鼻炎に対して
アレルギー性鼻炎の治療を考える上で大切なことが『今ある症状がどの程度強いのか』ということです。
特に、今ある症状が『鼻汁・くしゃみ型』なのか、『鼻閉型』なのかを患者さんに当てはめて考えることが大切です。
この『鼻汁・くしゃみ』症状と『鼻閉(鼻つまり)』症状がどの程度あるかを見極めることが、治療を選択する上での第一歩です。
例えば、花粉症の初期の患者さんで「少し鼻汁が出て、ムズムズするくらいです」といった症状であれば、抗ヒスタミン薬か鼻噴霧ステロイド薬1剤程度の処方で症状の改善が得られることがあります。
しかし、3月中旬か4月くらいになり「これまでも症状はあったが、それほど困っていなかったので病院へは受診していなかった。最近になって、鼻汁、くしゃみ、鼻つまりがひどく、特に鼻が詰まって夜も眠れない」といった患者さんの場合は、アレルギーが相当慢性化していることがあります。
その場合には、抗ヒスタミン薬にロイコトリエン受容体拮抗薬、鼻噴霧ステロイド薬を併用してもらい、しっかり効かせる必要があります。
基本的に、鼻閉が強い患者さんにはロイコトリエン受容体拮抗薬やトロンボキサン受容体拮抗薬などを併用します。
鼻噴霧ステロイド薬は、慢性化した鼻粘膜に対して、長期的に使用することで、少しずつ炎症を抑制していき、症状の緩和が得られます。
このような慢性化してしまった状態では、薬剤の即効性が得られないことが多いです。
しっかり毎日続けて服用することが大切です。
よく「薬処方されたけど、全然効かないんですが…」と相談を受けることがありますが、症状が出ている状態とはあくまでも、氷山の一角であり、その背景には強い炎症のベースがあるということを認識して対応する必要があります。
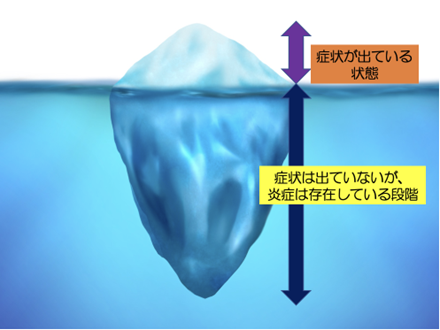
症状は出ていないが、炎症が存在している段階で『初期治療』として鼻噴霧ステロイド薬や抗ヒスタミン薬単剤だけでも使用すると良いでしょう。
目のかゆみに対して
アレルギー性結膜炎に対する目のかゆみは、アレルギー性鼻炎に対する考え方をそのまま適用できるかと思われます。
抗ヒスタミン薬やケミカルメディエーター遊離抑制薬の点眼薬の使用が一般的です。
抗ヒスタミン薬の内服はそれほど効果がないことが指摘されています。
ステロイドの点眼薬は先述のように副作用があるため、主に眼科で処方されます。
皮膚炎のかゆみに対して
基本的には内服より、塗布剤がメインとなります。
まず一番大切なことは保湿、次に皮膚の状態、場所にあったステロイド含有軟膏、免疫抑制剤配合軟膏の順で使用されていくことが多いです。
内服に関しては、基本的には抗ヒスタミン薬がメインです。
他薬剤と併せて使用することはありません。
しかし、アトピー性皮膚炎に伴うかゆみは強烈です。
それゆえに、抗ヒスタミンを2剤併用で用いたり、倍量使用したりアレルギー性鼻炎では使用されない薬剤の使用方法が選択されることもあり、副作用には注意が必要となります。
関連記事:顔だけに起きるアレルギー反応の原因は?赤みやかゆみの対処法
アレルギー薬が効かないときは(鼻炎について)
症状のタイプと重症度に合わせた薬剤を使用していても、やはり効果がでない患者さんがいます。
そのような患者さんには、まず、何で症状が起きているのかを再度考え直す必要があります。
鼻炎症状に関しては、以下のような対応が必要と考えます。
- どのような生活スタイルで、抗原をどの程度暴露しているか
- 採血検査でどういった抗原に対してアレルギーが起こっているか
- 採血検査で特殊な炎症性疾患がないか
- 鼻腔ファイバーやCTなどの画像検査で副鼻腔炎や鼻炎症状の起点となる鼻腔形態の異常がないか確認する
抗原曝露対策
アレルギーの対策で最も大切と言われていることが、実は抗原に曝露しないことです。
例えば花粉症の患者さんであれば、『花粉を浴びないこと』が最も大切です。
スギ花粉症の患者さんは以下の7項目に注意しましょう。
✅花粉情報に注意する。
✅飛散の多い時の外出を控える。外出時にマスク、メガネをかける。
✅表面がけばだった毛織物などのコートの使用は避ける。
✅帰宅時、衣服や髪をよくはらってから入室し、洗顔、うがい、鼻をかむ。
✅飛散の多い時は窓・戸を閉めておく。
✅飛散の多い時の布団や洗濯物の外干しは避ける。
✅掃除を励行する。特に窓際を念入りに掃除する。
鼻閉型のアレルギー性鼻炎の患者さん
薬の効果が乏しい患者さんの多くは鼻閉型のアレルギー性鼻炎の患者さんで、実際に鼻を見てみると、鼻の右と左を分ける壁となる鼻中隔が大きく曲がっているために鼻呼吸ができていないような状態である場合があります。
これを鼻中隔弯曲症と言います。
また、外側からせり出す粘膜、骨構造である下鼻甲介の肥大がある場合もあり、これを肥厚性鼻炎と言います。
この場合はアレルギー治療も大切ですが、手術加療で得られるメリットが大きくなります。
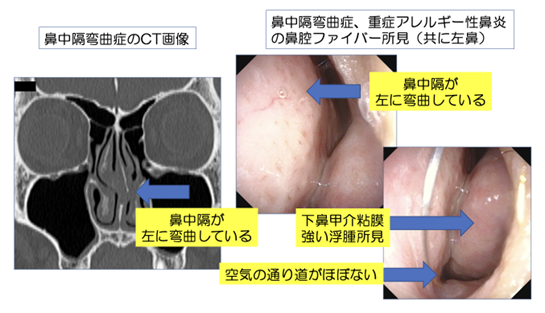
また毎年のように症状が起こる場合は、アレルゲン免疫療法(舌下免疫療法)を併用することも有効です。
免疫療法とは、感作された抗原に対して、抑制する免疫を誘導する治療法です。
現在、スギ(シダキュア®︎)とダニ(ミティキュア®︎、アシテア®︎)の抗原に対し製剤化されています。
3年から5年間毎日、舌下部に投与する薬で、根気がいる治療法ではありますが、80%程度の患者さんに有効です。
一般的にアレルギーの薬が効かない患者さんには開始を検討します。
この治療に関しては、重症度が高い患者さんに治療を開始する訳ではなく、症状が軽い患者さんにも推奨される治療法です。
また、重症花粉症に対しては、抗IgE抗体製剤としてオマリズマブ(ゾレア®︎)が保険適応となりました。
どうしても効果が得られない花粉症の患者さんは医師に相談してみましょう。
横浜内科・在宅クリニックでの対応方法
アレルギー性鼻炎で緊急性のある症状は基本的にはありません。
しかし、重症の患者さんの場合は鼻呼吸ができずに、口呼吸となります。
特に鼻炎症状は、夜間に増悪することが多くなります。
横浜内科・在宅クリニックでは、アレルギーに対する薬の処方が可能です。
症状にあった処方をいたします。
皮膚炎に対しても高度のかゆみが生じることがありますが、緊急時は抗ヒスタミン薬の点滴をすることがあります。
まとめ
今回は、市販薬と処方薬の違いや、薬の種類、今ある症状にどのように効いているのかなどを解説してきました。
アレルギーは全身疾患です。
花粉などの抗原となる物質、それに対する感作で発症するI型アレルギーの機序、そこから二次的に生じる肥満細胞からのヒスタミンをはじめとした様々な生理活性物質により全身の症状を引き起こします。
一見複雑にみえるこれらの症状ですが、症状発症の機序を紐解いていくと、これらの病気の機序が共通していることがわかります。
それ故に使用する薬剤もステロイドや抗ヒスタミン薬をはじめとして類似しています。
これらを全身の各部位の病態に当てはめて、対応していくことが大切です。
各臓器の病態は連動することがあるため、鼻・目・気管・皮膚と個別の臓器で考えるのではなく全身で起きている状態をトータルに考えることが大切です。
【参考文献】
・厚生労働省ホームページ 医療費の自己負担
・2020年版 鼻アレルギー診療ガイドライン -通年性鼻炎と花粉症-
・脳内ヒスタミン神経系の分布とその役割 臨床薬理 1988
・川島 眞ら J Clin therap Med 27 : 563-573


